
RÉSUME
La Neurotraumatologie constitue un motif très fréquent des consultations aux urgences. La prise en charge d’un rachis traumatique est une prise en charge multidisciplinaire nécessitant la coopération de toutes les équipes soignantes
L’infirmier se trouve en première ligne devant les urgences de neurotraumatologie et la réussite de la prise en charge du traumatisme rachidien passe par la coopération de l’équipe multidisciplinaire composée de chirurgiens, d’anesthésistes, d’infirmiers…
L’infirmier qui est présent depuis la phase pré-hospitalière joue un rôle très important dans la prise en charge de ce type de pathologie et sa participation active conditionne le pronostic et le devenir des patients.
Mots clés : neurotraumatologie,traumatisme du rachis cervical, polytraumatisme
Les traumatismes du rachis cervical supérieur constituent une urgence neurochirurgicale. Les particularités anatomiques du rachis cervical supérieur et de son hypermobilité le rendent vulnérable aux lésions traumatiques. Les traumatismes du rachis cervical supérieur constituent une pathologie grave et le pronostic vital est mis en jeu d’où la nécessité d’un diagnostic précoce et d’une prise en charge rapide et adéquate qui commence déjà par le ramassage, l ’immobilisation soigneuse sur les lieux de l’accident et le transport vers l’hôpital.
1- Notions de base pour comprendre la maladie
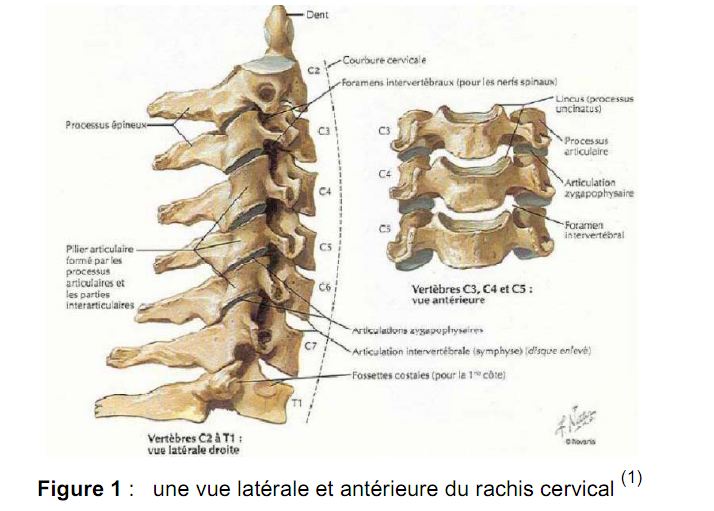
a) Anatomie du rachis cervical : (Fig.1)
Le rachis cervical est divisé en deux partie le rachis cervical supérieur (RCS) qui est formé de deux vertèbres : l’atlas C1 et l’axis C2. L’atlas (C1) est constitué d’un arc antérieur et d’un arc postérieur reliés entre eux par des masses latérales.
L’axis (C2) comporte en avant un corps vertébral surmonté de l’odontoïde.
1
Le rachis cervical inférieur (RCI), formé par des vertèbres C3 à C7. Le corps vertébral se prolonge latéralement par les processus transverses et en arrière par les pédicules, les processus articulaires, les lames puis le processus épineux.
A chaque étage, la stabilité est assurée par le segment mobile rachidien : ligament longitudinal antérieur, disque intervertébral, ligament longitudinal postérieur, capsules articulaires, ligament jaune et ligaments interépineux.
b) Physiopathologie
On divise habituellement les lésions traumatiques du rachis en lésions stables et lésions instables. Les lésions instables sont celles qui exposent au risque de déplacement intervertébral et de compression médullaire. Cette instabilité peut être d’origine osseuse ou disco-ligamentaire.
Les lésions du rachis cervical peuvent être schématiquement classées selon le mécanisme incriminé par : compression ; hyperflexion ou hyperextension.
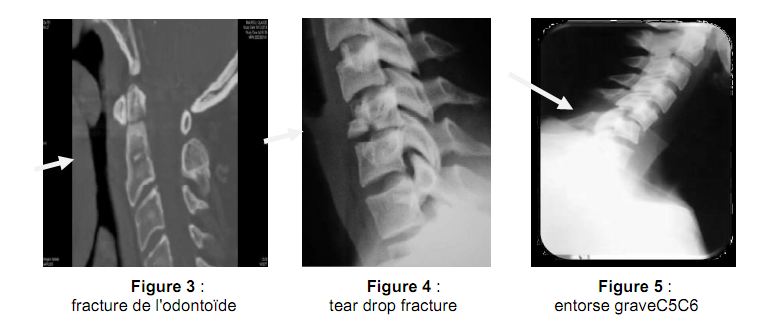
Dans les accidents de plongeon, la compression axiale est associée à une flexion du rachis cervical. Il en résulte des fractures (tear drop fracture) fréquemment responsables de compression médullaire. Les traumatismes en hyperflexion peuvent être à l ’origine d’une entorse bénigne (en général simple, étirement des ligaments postérieurs), d’une entorse grave (rupture des ligaments postérieurs) ou d’une luxation bilatérale.
Le traumatisme cervical en coup de fouet (Whiplash injury) est également dénommé coup du lapin. Il s’agit d’un traumatisme indirect par accélération décélération associant hyperflexion et hyperextension. Il concerne
2
essentiellement les passagers d’un véhicule heurtés à l’arrière par un second véhicule.
2- Stratégie diagnostique dans le traumatisme du rachis cervical
a) L’examen clinique
Il est admis que tout traumatisé crânien et tout polytraumatisé est un traumatisé vertébro-médullaire jusqu’à preuve du contraire.
L’examen clinique est réalisé après traitement d’une défaillance vitale hémodynamique et/ou respiratoire car le traumatisme du rachis cervical présente fréquemment une détresse respiratoire et/ou hémodynamique associée.
L’interrogatoire doit rechercher les circonstances et mécanismes du traumatisme.
Les accidents de la route et les chutes sont les principaux causes de la lésion du rachis cervical (4,5) . Certains mécanismes, comme les accidents de plongeons, sont particulièrement à risque (6).
Les lésions rachidiennes sont suspectées devant l’existence de troubles de la conscience et la présence des lésions associées (5) , accidents de voiture à grande vitesse (> 100 km/h)(6) , éjection du véhicule, des chutes avec des traumatismes en hyperflexion ou hyperextension(8) ou bien encore chez un sujet âgé(9) .
L’interrogatoire recherche également les symptômes évocateurs de lésions rachidiennes traumatiques : cervicalgies, sensation de craquement, sensation d’instabilité, paresthésies…
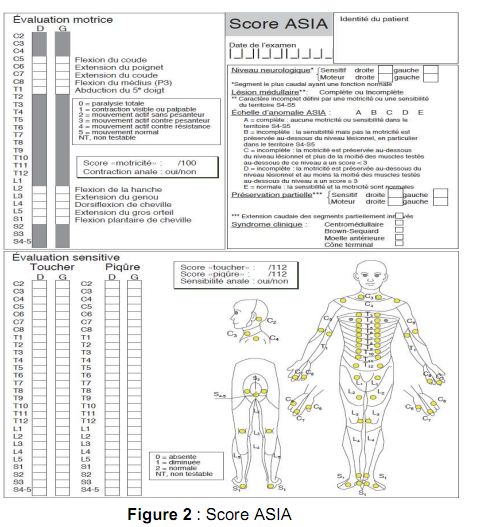
Un examen neurologique rigoureux doit par ailleurs être effectué. Il recherche en particulier des signes d’atteinte médullaire ou radiculaire et en précise le niveau. Le score ASIA est le plus couramment utilisé et les données sont consignaient ce qui permet d’en apprécier ultérieurement l’évolutivité . (Fig2)
L’examen clinique doit également déterminer l ’existence d’une douleur cervicale spontanée ou provoquée par la palpation des processus épineux. Lorsque la probabilité de lésion traumatique est très faible, ce qui signifie notamment qu’il n’existe pas de douleur en regard des processus épineux, l’évaluation prudente des amplitudes articulaires est envisageable à la phase aiguë (7) .
3
b) Examen radiologique
Malgré le recours aux radiographies conventionnelles pour la détection des lésions du rachis cervical ; leur sensibilité est médiocre . Le bilan radiographique doit comprendre les incidences suivantes : face, profil et face bouche ouverte centrée sur la charnière cervio-occipitale («odontoïde bouche ouverte»).
L’absence de détection d’une lésion instable pouvant avoir des conséquences neurologiques dramatiques, l ’interprétation correcte de ces clichés est essentielle
4
Les radiographies conventionnelles permettent d’identifier les lésions instables suivantes : fracture comminutive du corps vertébral (burst fracture) – tear drop fracture – entorse grave – luxation unilatérale ou bilatérale.
Leur interprétation doit être effectuée à la lumière de l’examen clinique et, lorsqu’il existe un doute diagnostique, il ne faut pas hésiter à recourir aux autres examens d’imagerie.
Le scanner cervical est l’examen de référence pour la détection des lésions osseuses rachidiennes avec une sensibilité proche de 100 %(12). Sa sensibilité est supérieure à celle des clichés radiographiques(13). Leur normalité ne permet pas d’éliminer avec certitude certaines lésions instables du segment mobile rachidien.
Les clichés radiographiques dynamiques et l’IRM (qui est l’examen de choix pour l’exploration des parties molles) ont pour objectif de combler ce manque.
Afin de ne pas retarder une éventuelle chirurgie de décompression, Chez les patients présentant des signes neurologiques évocateurs de compression médullaire, l’IRM est indiquée en première intention.
Chez les patients intubés ou présentant des troubles de la vigilance, l’évaluation clinique est peu fiable. Il est plus prudent de réaliser une IRM que le scanner, qui est la seule envisagée devant ces situations.
3- Prise en charge thérapeutique du rachis traumatique (fig. 6)
L’immobilisation du rachis cervical doit précéder tout geste de mobilisation chez tout patient suspecté d’avoir une lésion rachidienne, chez les patients polytraumatisés, victimes d’un traumatisme crânien ou présentant des troubles de la vigilance dans le but d’éviter toute aggravation d’une lésion rachidienne instable(15).
L’emploi d’un collier cervical rigide et d’un matelas à dépression est recommandé par l’ensemble des sociétés savantes spécialisées, et certains auteurs conseillent l’utilisation d’un dispositif global d’immobilisation(8,16) qui comporte un plan dur, un collier cervical, un fixateur de tête et des sangles réparties du front au bassin(17).
La prise en charge précoce de ces patients vise à traiter les détresses respiratoires et/ou hémodynamiques associées au traumatisme du rachis cervical. En effet, la compression médullaire résultant d’une lésion instable du rachis cervical expose au risque de détresse respiratoire et de choc neurogénique. La pression artérielle moyenne doit être maintenue au-dessus de 80 ou 85 mmHg selon les auteurs(8, 18).
Il faut savoir que le pronostic neurologique semble corrélé au délai de décompression(19). Et par conséquent la décompression médullaire doit s’effectuer précocement, habituellement dans les 24 premières heures, voire en urgence(20).
5
Pour les lésions rachidiennes instables le traitement est essentiellement chirurgical et la réalisation d’une arthrodèse est indispensable(21).
Pour les patients nécessitants des hospitalisations de longues durées, la surveillance du patient relèvera les différentes phases d’évolutions soit vers l’amélioration ou l’aggravation.
L’évaluation de l’état du patient concernera, l’évaluation neurologique ainsi que les fonctions vitales (l’état ventilatoire et l’état hémodynamique), les complications de décubitus sont surveillés de plus près.
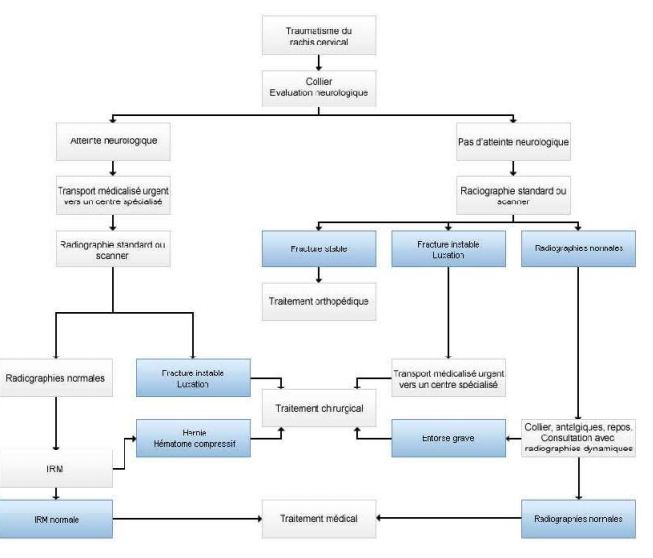
Figure 6 : diagramme de CAT devant un traumatisme du rachis cervical ( 22)
CONCLUSION
La prise en charge des patients traumatisés du rachis est l’exemple d’une prise en charge pluridisciplinaire puisqu’elle nécessite la coordination des différents corps de la santé (urgentistes, des anesthésistes-réanimateurs, des chirurgiens, rééducateurs fonctionnels, paramédicaux, psychologues….). La prise en charge adéquate, dès le ramassage et le transport du blessé et la coordination entre le personnel médical et paramédical est le garant pour améliorer le pronostic et le devenir des traumatismes du rachis cervical supérieur.
6
Références
1. Netter FH. Atlas d’Anatomie Humaine. Section I: Tête et Cou (2011)
2. Cusick J.F., Yoganandan N. Biomechanics of the cervical spine 4: major injuries. Clin Biomech,2002 ; 17(1) : 1-20.
3. Yoganandan N., Stemper B.D., Rao R.D. Patient mechanisms of injury in whiplashassociated disorders. Seminars in spine surgery, 2013 ; 25(1) : 67-74.
4. Leucht P., Fischer K., Muhr G, Mueller E.J. Epidemiology of traumatic spine fractures. Injury,2009 ; 40(2) : 166-72.
5. Clayton J.L., Harris M.B., Weintraub S.L. et al. Risk factors for cervical spine injury. Injury, 2012; 43(4) : 431-5.
6. Ravaud J.F., Delcey M., Desert J.F. The Tetrafigap Survey on the long-term outcome of tetraplegic spinal cord injured persons, part II: Demographic characteristics and initial cause of injury. Spinal Cord, 2000 ; 38(3) : 164-72.
7. Stiell I.G., Wells G.A., Vandemheen K.L. et al. The Canadian C-spine rule for radiography in alert and stable trauma patients. JAMA, 2001 ; 286(15) : 1841-8.
8. Prise en charge d’un blessé adulte présentant un traumatisme vertébromédullaire. Conférence d’experts. Société française d’anesthésie et de réanimation. Texte court, 2003. http://www.sfmu.org/fr/formation/consensus.
9. Fredø H.L., Rizvi S.A., Lied B., Rønning P., Helseth E. The epidemiology of traumatic cervical spine fractures: a prospective population study from Norway. Scand J Trauma Resusc Emerg Med, 2012 ; 20 : 85.
10. Hadley M.N., Walters B.C., Aarabi B. et al. Clinical assessment following acute cervical spinal cord injury. Neurosurgery, 2013 ; 72 Suppl 2 : 40-53.
11. Holmes J.F., Akkinepalli R. Computed tomography versus plain radiography to screen for cervical spine injury: a meta-analysis. J Trauma, 2005 ; 58(5) : 902-5.
12. Bailitz J., Starr F., Beecroft M. et al. CT should replace three-view radiographs as the initial screening test in patients at high, moderate, and low risk for blunt cervical spine injury: a prospective comparison. J Trauma, 2009 ; 66(6) : 1605-9.
13. Dosch J.C. Traumatologie du rachis. Issy-Les-Moulineaux, Elsevier Masson, 2012 : 239 p.
14. Toscano J. Prevention of neurological deterioration before admission to a spinal cord injury unit. Paraplegia, 1988 ; 26(3) : 143-50.
15. Theodore N., Hadley M.N., Aarabi B. et al. Prehospital cervical spinal immobilization after trauma. Neurosurgery, 2013 ; 72 Suppl 2 : 22-34.
16. Graesslin S., Hssain I., Barrière R., Mahler S., Trabold F., Rottner J. Prise en charge des traumatismes du rachis en urgence. Société Française de Médecine d’Urgence. Urgences 2008. http://www.sfmu.org/urgences2008/donnees/pdf/087_graesslin
17. Casha S., Christie S. A systematic review of intensive cardiopulmonary management after spinal cord injury. J Neurotrauma, 2011 ; 28(8) : 1479-95.
18. Fehlings M.G., Vaccaro A., Wilson J.R. et al. Early versus delayed decompression for traumatic cervical spinal cord injury: results of the Surgical Timing in Acute Spinal Cord Injury Study (STASCIS). PLoS One, 2012 ; 7(2) : e32037.
19. Fehlings MG, Perrin RG. The role and timing of early decompression for cervical spinal cord injury: update with a review of recent clinical evidence. Injury, 2005 ; 36 Suppl 2 : B13-26.
20. Rolland E., Saillant G. Les entorses du rachis cervical. Science & Sports, 1999 ; 14(1) :22 . Rousseau MA, Pascal-Moussellard H, Lazennec JY, Catonné Y. Évaluation et orientation thérapeutique devant un traumatisme du rachis cervical. EMC Traité de Médecine Akos 2012;0(0):1-7 [Article 2-0608].
7

